Cómo usar PET-CT en el Tratamiento de los Linfomas
Estamos ya inmersos y comprometidos con el concepto de medicina personalizada. El PET-CT se erige como la forma más sólida para realizar tratamientos ajustados paciente a paciente, optimizando el equilibrio entre potencial curativo, toxicidad y costos. Aquí, una breve revisión sobre su uso en linfomas.
La disponibilidad de PET, usualmente asociado a evaluación con scanner (PET-CT), ha optimizado notablemente el rendimiento de los estudios diagnósticos para pacientes con Linfoma. En los últimos 5–10 años el PET-CT se ha transformado en un “must have”. Su aporte está en múltiples áreas; aumenta la sensibilidad y especificidad por sobre cualquier otro método al momento de clasificar la etapa de un linfoma (upstage hasta 25–30%), hace innecesario biopsiar la médula ósea a pacientes con linfomas de Hodgkin localizados, permite evaluar pronóstico intra-tratamiento en pacientes con diversos tipos de linfomas, y permite determinar respuesta en pacientes con masas residuales al finalizar la terapia.
De todas las cualidades, la evaluación intra-tratamiento, o PET-CT interino, es, sin lugar a dudas, la herramienta de mayor utilidad. El PET-CT (de ahora en adelante abreviado como PET) interino, a diferencia de las demás contribuciones de PET, ha sido estudiado no sólo como valor pronóstico, sino también para guiar la terapia. En el paciente individual, esta herramienta personaliza su tratamiento, funcionando como un biomarcador dinámico del estado del tumor. Así, potencialmente, cuando el PET interino es positivo (se observa tumor metabólicamente activo) esto orienta a aumentar la intensidad de un determinado protocolo, mientras que por el contrario, sugiere disminuir la intensidad cuando el resultado del PET es negativo (no se observa tumor metabólicamente activo).
La pregunta es, por y para qué hacer esto? La respuesta es simple, lo que logra es personalizar el tratamiento. De esta manera, potencialmente puede optimizarse el equilibrio entre posibilidad de curación, sobre-exposición a drogas/radiación, efectos adversos directos por terapia y limitar costos.
Y, hasta ahora, ha sido así?
Linfoma de Hodgkin
Todo lo anterior ha sido principalmente estudiado en pacientes con Linfoma de Hodgkin (LH).
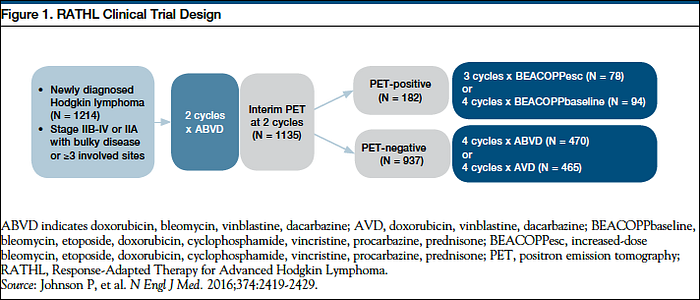
El primer estudio publicado que evaluó personalizar la terapia de acuerdo al resultado del PET interino fue el estudio multicéntrico y randomizado RATHL (Peter Johnson et al. NEJM 2016). Como se observa en la figura más arriba, pacientes con LH esencialmente en etapas avanzadas (incluyó etapas IIB y IIA con masa Bulky) recibieron 2 ciclos de quimioterapia estándar (ABVD), tras lo que se realizó PET interino. Pacientes con PET negativo (aquí negativos fueron score Deauville 1 y 2) podían completar 4 ciclos más de ABVD (6 totales) o completar 4 ciclos más sin Bleomicina (AVD; 6 totales). Y los resultados fueron idénticos en ambos subgrupos (ver curvas de Kaplan-Meier más abajo), confirmando que puede retirarse con seguridad la Bleomicina en los últimos 4 ciclos si el PET es negativo.
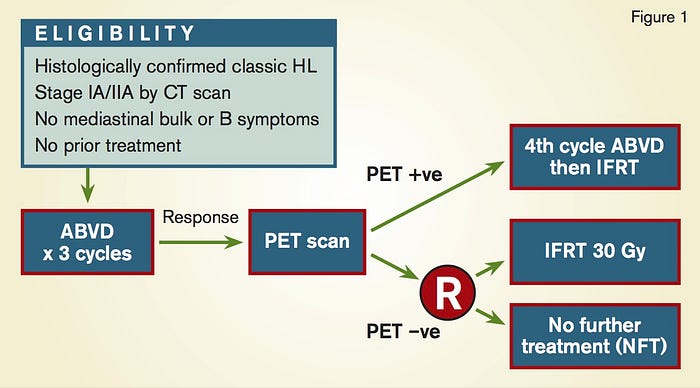
Muy similar, el estudio RAPID (John Radford et al. NEJM 2015) evaluó una conducta similar en pacientes con LH en etapas localizadas. Así, pacientes con LH localizado sin criterios para estudio RATHL (mismo equipo de investigadores) fueron tratados con 3 ciclos de quimioterapia estándar (ABVD), tras lo que se hizo PET interino. Los que lograron PET negativo se randomizaron a radioterapia (RT) con 30 Gy o no más terapia, mientras que los que tuvieron PET positivo recibieron un cuarto ciclo de quimioterapia seguido de RT. Se usaron los mismos criterios para evaluar respuesta con el score de Deauville.
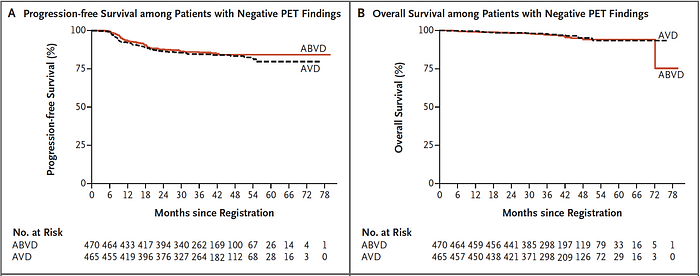
Los resultados del estudio mostraron que los pacientes que omiten RT por un PET interino negativo logran resultados similares a los que se irradian. Aunque el grupo sin RT tuvo aprox. un 5% menos de sobrevida libre de progresión (SLP; 88,6% vs 92,3%), la sobrevida global (SG) no difería entre grupos (ver figura más abajo).
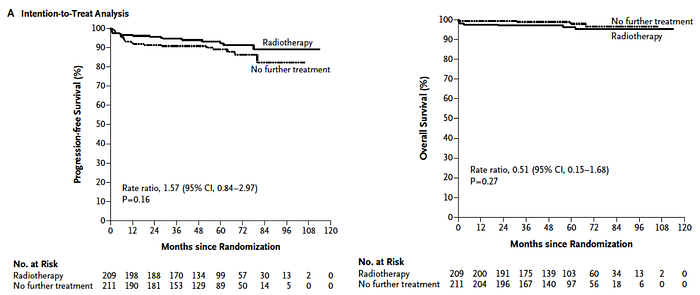
Independiente de las críticas a estos estudios, el concepto es claro: podemos adaptar con seguridad la terapia en enfermos con LH de acuerdo a la respuesta precoz a quimioterapia según el PET interino.
Aparte de los estudios RATHL y RAPID, otros estudios clínicos randomizados han validado esta observación en pacientes con LH (estudios HD18 y FIL0607 en LH avanzado, H10 en LH localizado). Con diferencias entre los diseños, pacientes considerados avanzados, definición de PET-negativo, cómo tratar a los pacientes con PET positivo, etc.), los resultados son consistentes en las observaciones de RATHL y RAPID. También, se ha definido mejor el PET negativo como aquellos que logran Deauville 1, 2 ó 3. Por definir aún es la mejor estrategia en pacientes con PET positivo, especialmente en pacientes con enfermedad avanzada.
Linfoma Difuso de Células Grandes B
Con la intención de emular los resultados del PET en Hodgkin, se estudió de igual manera la posibilidad de guiar terapia en Linfoma Difuso de Células Grandes B (LDCGB), el más frecuente de los linfomas.
El estudio PETAL (Ulrich Dührsen et al. JCO 2018) estudió 862 pacientes con linfomas agresivos, incluyendo mayoritariamente LDCGB (85% aprox.) tratados con RCHOP. A todos los pacientes se les realizó PET luego del 2do ciclo de quimioterapia y fueron considerados positivos o negativos según delta-SUVmax. Los que lograron un PET interino positivo (12,5%) fueron randomizados a completar 8 ciclos de RCHOP totales (6 ciclos más) o cambio a un protocolo de mayor intensidad, tipo Burkitt. Y, los pacientes que tuvieron un PET negativo (87,5%) fueron randomizados a completar 6 ciclos de RCHOP (4 ciclos adicionales) o lo mismo más dos ciclos de Rituximab en monoterapia (6 ciclos totales de quimio y 8 dosis de rituximab).

Los resultados fueron en dirección opuesta a lo visto en Hodgkin. Tanto para el grupo con PET positivo, como para el grupo PET negativo, los resultados fueron idénticos pese al tratamiento diferenciado. Más aún, en el grupo con PET positivo, el grupo que recibió terapia intensiva tipo Burkitt tuvo mayor toxicidad y una tendencia a peor sobrevida (EFS 31,6% vs 42% a 2 años).
Un aspecto relevante del PETAL fue la evaluación del PET por score de delta-SUVmax en vez de por Deauville. En un análisis post-hoc, se comparó el rendimiento de ambas metodologías, demostrando ser mejor el delta-SUVmax. Al igual que lo que se observa en los estudios de Hodgkin, Deauville tiende a sobreestimar al grupo PET-positivo.
En suma, bajo el esquema evaluado en el estudio PETAL, no sería de utilidad realizar PET interino en pacientes con LDCGB, dado que no cambia la conducta definida al diagnóstico.
Discusión
A 10 años de estudios con PET en linfomas, tenemos cada vez más claridad de su rol sólido para guiar y personalizar la terapia. Por el momento, esto está restringido al subgrupo con Linfoma de Hodgkin, esencialmente para disminuir intensidad en pacientes con respuesta temprana óptima. Con la información actual, debiese ser de regla la evaluación con PET interino en Hodgkin, suprimiendo la RT en etapas localizadas y la Bleomicina en etapas avanzadas, cuando el PET es negativo.
Por definir quedan aún varios aspectos. La utilidad de escalar a terapias de mayor intensidad en pacientes con PET positivo es quizás la más controversial, probablemente dado que el score de Deauville tiene baja especificidad en ese setting. Tal vez, un análisis post-hoc de los estudios RATHL y RAPID usando delta-SUVmax pudiese entregar resultados más concluyentes.
Además, es interesante que los resultados del estudio PETAL fuesen negativos. Me parece que esto refleja dos puntos. En primer lugar, que el cambio en la terapia posterior al PET interino debe ser radical para ver resultados que tengan impacto clínico (p.ej.: RT vs no RT; 4 vs 6 ciclos; suprimir una droga por completo; trasplante vs no trasplante; etc.). Y lo segundo, un recordatorio sobre el no deber generalizar respecto de una observación aislada (Hodgkin no aplica para todos los Linfomas Agresivos). Por el momento, la información más importante del PETAL, es que en LDCGB, nuevamente, no parece haber utilidad al aumentar la intensidad del esquema de quimioterapia en los subgrupos de peor pronóstico.
Próximos pasos
Múltiples estudios están evaluado el rol del PET interino para guiar terapia en múltiples subgrupos de pacientes (Linfoma del Manto, Folicular, Linfomas T, etc.) y es de esperar que se convierta más y más en una herramienta sólida que nos permita tomar decisiones dinámicas y personalizadas.
Otros métodos están empezando a competir con el PET interino y ofrecen información potencialmente más sensible y específica. El análisis del ADN / ARN tumoral circulante (o biopsia líquida) y los modelos matemáticos basados en respuesta inmune son muy atractivos y la información de estudios clínicos en tumores sólidos es consistente, aunque en tumores hematológicos la información es aún limitada. Más que evaluar cuál será mejor, probablemente tendremos pronto cada vez más información complementaria, que permita realmente hacer un protocolo “a medida”.